Si bien la mayoría de las personas infectadas con el virus del SARS-CoV-2 experimentan síntomas relativamente leves, algunos pacientes desarrollan una respuesta inflamatoria aberrante que puede dañar los pulmones y causar el síndrome de dificultad respiratoria aguda (SDRA) que, eventualmente, causa la muerte de los pacientes.
Las células T no convencionales son una clase diversa de células inmunitarias que ayudan a controlar la respuesta a la infección viral y se encuentran comúnmente en los pulmones y otros tejidos de la mucosa del cuerpo. Esta clase heterogénea de células T comprende tres linajes principales, que incluyen células T invariantes asociadas a mucosas (MAIT), γδT y células T asesinas naturales invariantes (iNKT).
Los científicos médicos de la Universidad de Tours (Tours, Francia) examinaron a 30 pacientes ingresados en cuidados intensivos con COVID-19 grave y compararon las células inmunes en la sangre y los pulmones con las que se encuentran en voluntarios o pacientes sanos ingresados en la UCI por motivos distintos a COVID-19. Se obtuvieron aspirados endotraqueales (AET) de siete pacientes intubados sin COVID-19 o 20 pacientes con COVID-19 que estaban bajo ventilación mecánica invasiva.
La coloración se realizó utilizando anticuerpos de BioLegend (San Diego, CA, EUA) y Miltenyi Biotec (Bergisch Gladbach, Alemania). Los mediadores inflamatorios se midieron en sueros y sobrenadantes de AET mediante el panel de detección de citoquinas humanas Bio-Plex Pro (Bio-Rad, Hércules, CA, EUA) en un ensayo de perlas fluorescentes múltiples (Luminex Technologies, Austin, TX, EUA).
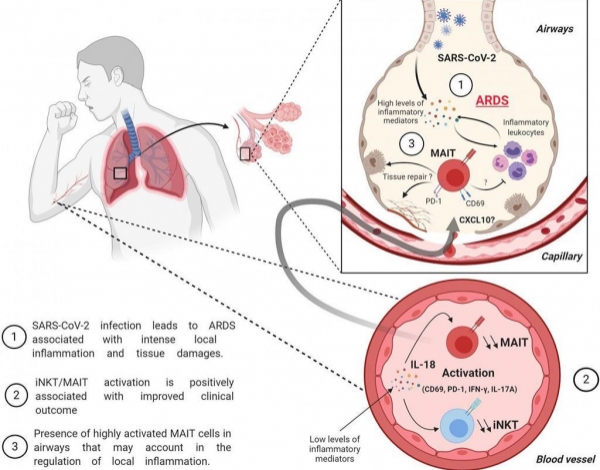
Los investigadores informaron que encontraron dos tipos de células T no convencionales, conocidas como células T invariantes asociadas a la mucosa (MAIT) y células T asesinas naturales invariantes (iNKT), que se redujeron drásticamente en la sangre de pacientes con COVID-19 grave. Sin embargo, la cantidad de células MAIT aumentó en las vías respiratorias de los pacientes, lo que sugiere que estas células podrían moverse de la sangre a los pulmones para controlar la respuesta a la infección por SARS-CoV-2. Las células MAIT e iNKT de los pacientes con COVID-19 parecían estar altamente activadas y producían distintos conjuntos de moléculas inflamatorias. El equipo descubrió que los pacientes cuyas células MAIT e iNKT circulantes estaban particularmente activas en el momento de su ingreso en la UCI eran menos susceptibles a la hipoxemia (niveles bajos de oxígeno en sangre) y fueron dados de alta antes que los pacientes cuyas células MAIT e iNKT eran menos activas.
Christophe Paget, PhD, inmunólogo médico y autor principal del estudio dijo: “A pesar de esto, aún no se ha explorado el papel de las células T no convencionales en el proceso fisiopatológico del SDRA, impulsado por el SARS-CoV-2. En conjunto, nuestros hallazgos deberían fomentar más estudios sobre las células MAIT e iNKT en el SDRA inducido por el SARS-CoV-2 para evaluar su potencial como biomarcadores y/u objetivos para las estrategias de intervención inmunológica”. El estudio fue publicado el 4 de septiembre de 2020 en la revista Journal of Experimental Medicine.